Como hemos dicho en entradas anteriores las ETS son infecciones que se transmiten a través de las relaciones sexuales, aunque en ocasiones se pueden transmitir de madre a hijo en el embarazo. Existen más de 30 tipos de ETS las cuales están producidas por bacterias, virus, parásitos u hongos. Afectan a hombres como a mujeres y aunque no presenten síntomas pueden provocar problemas a largo plazo si no se detectan a tiempo ni se empieza con el tratamiento indicado.
Es importante la realización de pruebas anualmente o periódicamente para detectar casos asintomáticos, si no se diagnostican a tiempo puede conllevar a problemas de fertilidad tanto en hombres como en mujeres.
La importancia del uso del preservativo es esencial para frenar los contagios como el uso adecuado de ellos durante todo el acto sexual. Una buena educación sexual sería la base para frenar este tipo de enfermedades, sobretodo en la pubertad. Muchas personas no saben que cuentan con distintos métodos de protección para el acto sexual, y la desinformación puede causar graves problemas a largo plazo.
Ya que hemos hecho este blog con la idea de informar sobre los distintos tipos de ETS, sus síntomas, la prevención, diagnósticos y tratamientos. Puede ser que aprovechemos la plataforma para la educación sexual en un futuro.








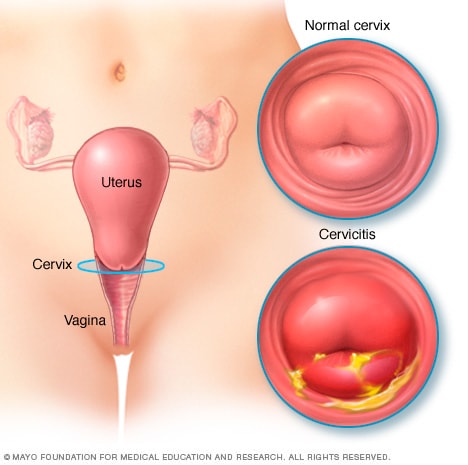 Cervicitis. Con la cervicitis, el cuello del útero se enrojece y se irrita, y puede producir una descarga similar al pus.
Cervicitis. Con la cervicitis, el cuello del útero se enrojece y se irrita, y puede producir una descarga similar al pus. 